Colonoscopy大肠镜
如果有以下症状的话,
建议进行大肠镜检查
- 便血・大便中带血
- 便潜血阳性
- 下腹痛・肚子痛
- 腹部不适・腹部饱胀感
- 便秘・无大便
- 腹泻・水样便・软便
- 细便
- 粪便残留感
- 粘液便・粘血便
- 贫血和体重减轻
- 以前的大肠检查中发现有息肉
- 有吸烟和饮酒的习惯
- 高脂肪饮食
- 有直系亲属患大肠癌
- 已到中年,但从未做过大肠镜检查
什么是大肠镜检查?
大肠镜检查是将直径约13毫米、全长约160厘米的大肠镜从肛门插入,将长约150厘米的曲折大肠缩短至约70厘米,同时插入大肠的最里面(盲肠)。
将弯曲的乙状结肠缩短并拉直,用内窥镜的顶端将其拉成一束,这种方法很难,如果无法实现这种肠道缩短,在插入内窥镜时乙状结肠就会受到推挤,过度伸展从而引起疼痛。掌握这项技术需要丰富的经验和知识。
在本诊所,使用基于解剖理论的常规插入技术进行检查(有著书),平均需要 8 分钟。 检查通常在无痛苦的情况下完成,但大肠的长度和形状因人而异,有的人检查时间可能会长。如果您希望使用镇痛剂,我们会使用最先进、安全的镇痛剂,检查可以在无痛状态下完成。
这种大肠镜检查可以发现大肠癌、大肠息肉、大肠憩室炎、缺血性肠炎和炎症性肠病(如溃疡性结肠炎)。
而且,我们还当天对息肉和早期癌症进行内窥镜下切除。
本院的内窥镜系统搭载了NBI功能,对发现早期大肠癌非常有用。
这两种波长被血管中流动的红细胞很好地吸收,所以容易看到血管。
通过照射蓝色(波长390-445nm)和绿色(530-550nm)窄带波长的光来吸收血管中的血红蛋白,将血液染色并显示为深棕色, 并增强微血管图像的对比度,以便进行视觉显示。
在内窥镜检查时照射NBI,蓝光指示粘膜表面有无新生血管,绿光指示粘膜深处有无血管,有助于早期发现癌症,特别是早期大肠癌。
PCF
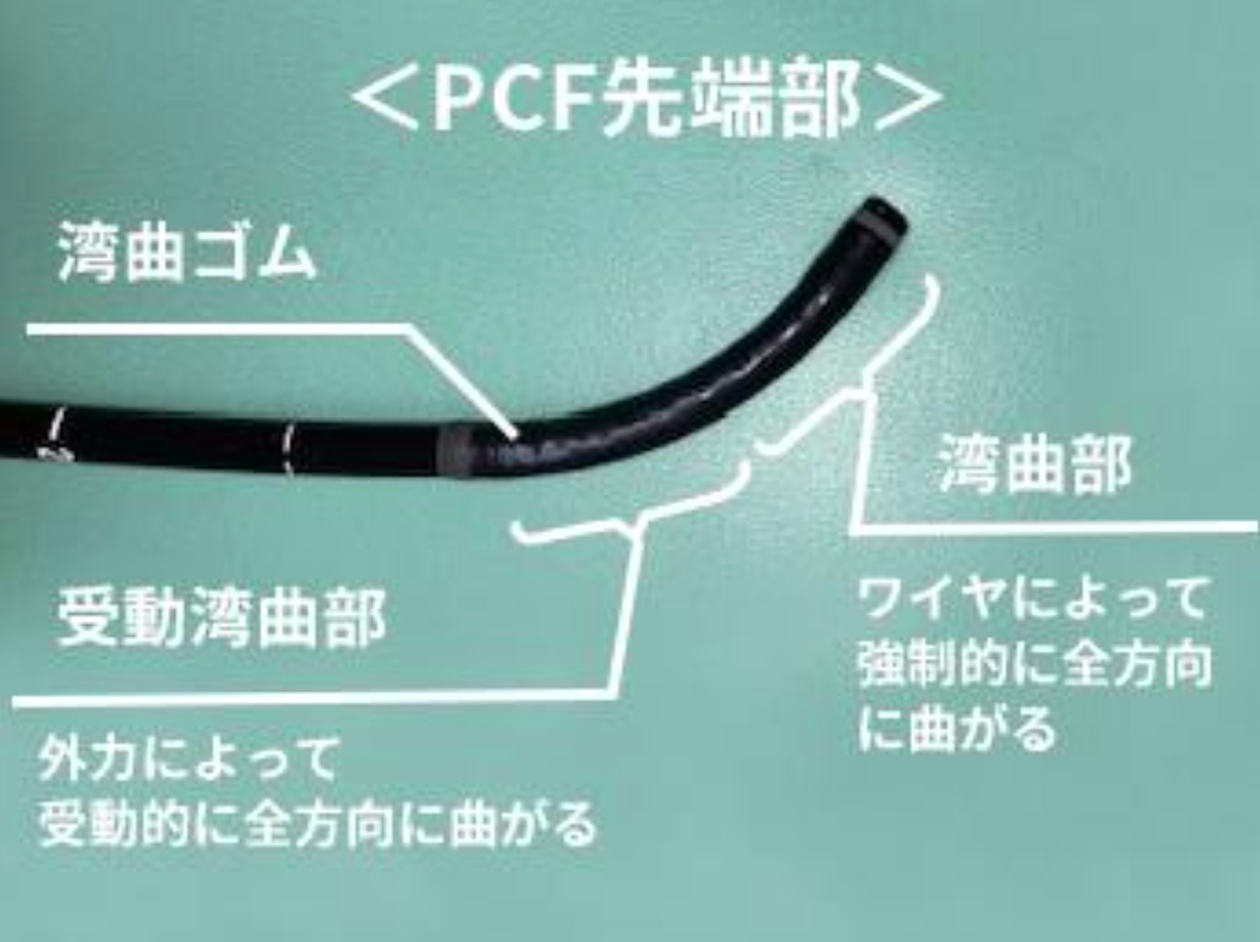
超细径大肠镜(PCF)是一种结合了超细和超柔性、高传递插入部和被动弯曲三个要素的内窥镜设备。用于因肠道粘连(如之前的腹部手术或妇科疾病)而难以插入的病例。
PCF 直径约为 10 毫米,在内窥镜尖端后部有一个柔软的结构,在改变方向时会弯曲。因此,在通过因粘连造成的肠管陡峭弯曲时,后部的曲率半径会因被动弯曲而逐渐增大,从而可以在缓慢地以钝角弯曲的同时插入。
有胃、肝、胰腺、大肠、子宫或卵巢等腹部手术的既往史,会导致大肠与邻近器官(如结肠系膜、腹壁和网膜)粘连,尤其是乙状结肠,从而造成陡峭弯曲。
如果乙状结肠有较强的粘连,在缩短和拉直乙状结肠时粘连会被牵拉,从而引起疼痛和穿孔。
如果粘连严重,用镇痛剂就不可能减轻疼痛,甚至在镇痛剂下也会出现疼痛。此外,由于处于完全麻醉状态的患者无法向内窥镜医师告知其腹腔内发生的异常,内窥镜医师可能会在没有注意到的情况下继续插入,可能导致最坏的情况,即穿孔(肠道穿孔)发生。 如果发生穿孔,可能需要紧急剖腹手术并可能需要临时结肠造口术(人工肛门)。内窥镜医师必须了解这些风险并立即停止插入肠镜。然后,有必要改为使用其他方式的内窥镜检查,例如 PCF 大肠镜。
此外,如果停止插入肠镜,则需要检查内窥镜被移除部位的近口端肠道,因此除PCF大肠镜检查之外的其他检查方法,例如大肠CT和胶囊内窥镜检查,也可以使用。
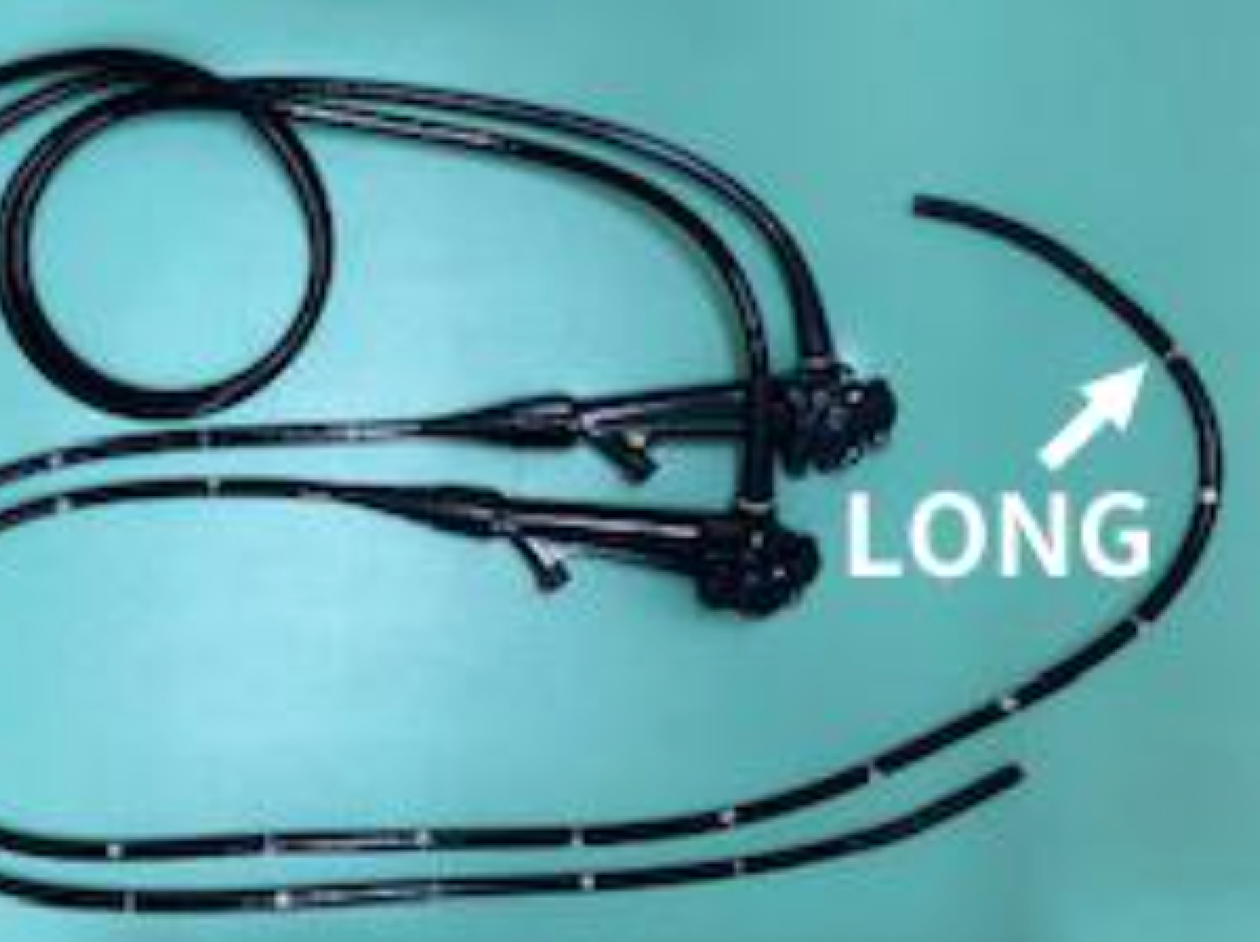
LONG
这是一种主要用于肠道过长的特殊大肠镜检查设备。最近,身材高大的男性越来越多,大肠也可能很长。
此外,如果乙状结肠伴有粘连,则插入时肠道会形成环状,总长 130 厘米的普通大肠镜可能无法到达大肠最内侧的盲肠,从而无法进行全面观察。在这种情况下,需要使用总长度为 160 厘米的长型大肠镜。
本院大肠镜检查的特点
 01
01
大阪内窥镜检查数量最多
检查次数超过30万人次,为大阪最多,超过30万例内窥镜检查记录,使用基于解剖学大肠插入法(有著书)进行无痛大肠镜检查。

使用镇痛剂的无痛大肠镜检查
如果您因焦虑而需要服用镇痛剂,或者由于腹部手术史或妇科疾病(子宫肌瘤等)可能会发生肠粘连,我们将使用镇痛剂进行大肠镜检查。我们使用最新的镇痛剂安全快速地使患者处于睡眠状态,毫无痛苦地接受检查。
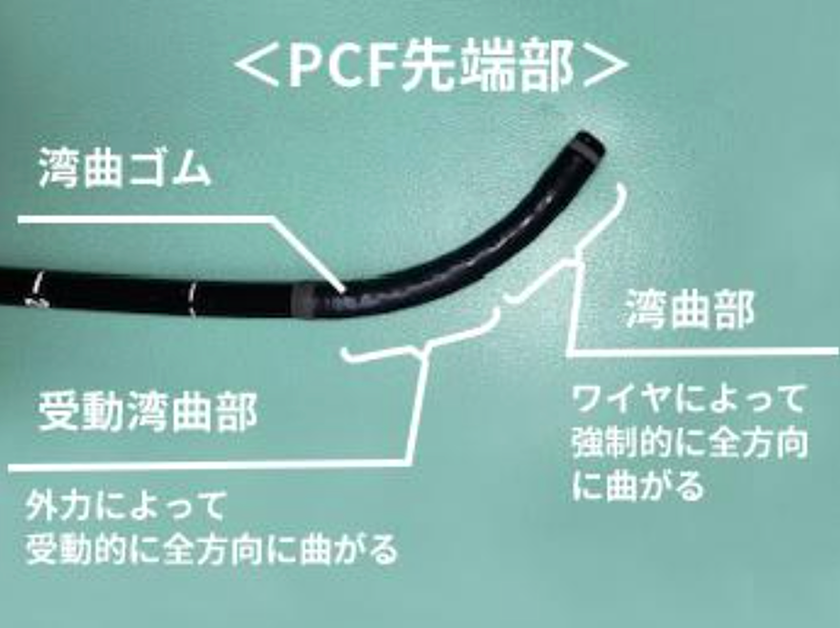
拥有最先进的PCF大肠镜
对于有粘连的患者,使用超细大肠镜(PCF)。 PCF 是一种集超细、超软、高传输插入段和被动弯曲三要素于一体的内窥镜仪器,对于因肠粘连(如既往腹部手术或妇科疾病)而导致的插入困难病例非常有效。
胃・大肠可同一天检查
对于那些日程繁忙的人,可以在同一天接受胃镜和大肠镜检查。

由内窥镜专科医生进行的高级检查
高级内窥镜检查由内窥镜医师和全职女医生(内窥镜专科医生)进行。

在家进行前处理
采用在家进行前处理。
患者前一天服用泻药,睡前基本排便完毕,大肠镜检查可在到达医院后立即开始,患者平均在院1小时后即可返家。
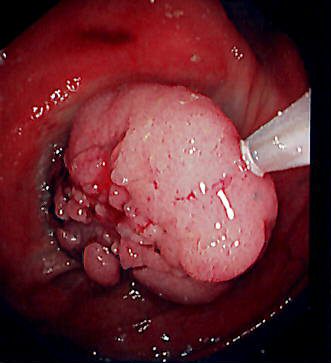
当天进行内窥镜下切除息肉
如果在大肠检查中发现息肉或早期癌症,可当场进行内窥镜下切除。切除后,用夹子缝合边缘,这样病人就可以安全返家。
在切除部位完全愈合后(约10天),夹子会随粪便排出。
引进高性能内窥镜系统
医院引进了奥林巴斯最新的新一代内窥镜系统 EVIS X1。该系统配备了最新技术,与传统系统相比,能将更清晰的图像传输到显示器上,并提高了色彩分辨率,从而实现了胃癌和大肠癌的早期检测和诊断。
对于接受
大肠镜检查的人
检查流程及注意事项
预约检查日期
请通过电话预约检查日期。
因为有检查前诊察和泻药处方,请至少在检查日的3天前在营业时间内到诊所一次。
初诊
初诊时开泻药。
检查
大肠检查平均10分钟左右。
检查结果说明
如果没有异常,患者可以直接回家。
如果进行了息肉切除术等内窥镜手术,当天就可以回家,一周后会通过电话说明病理检查结果。
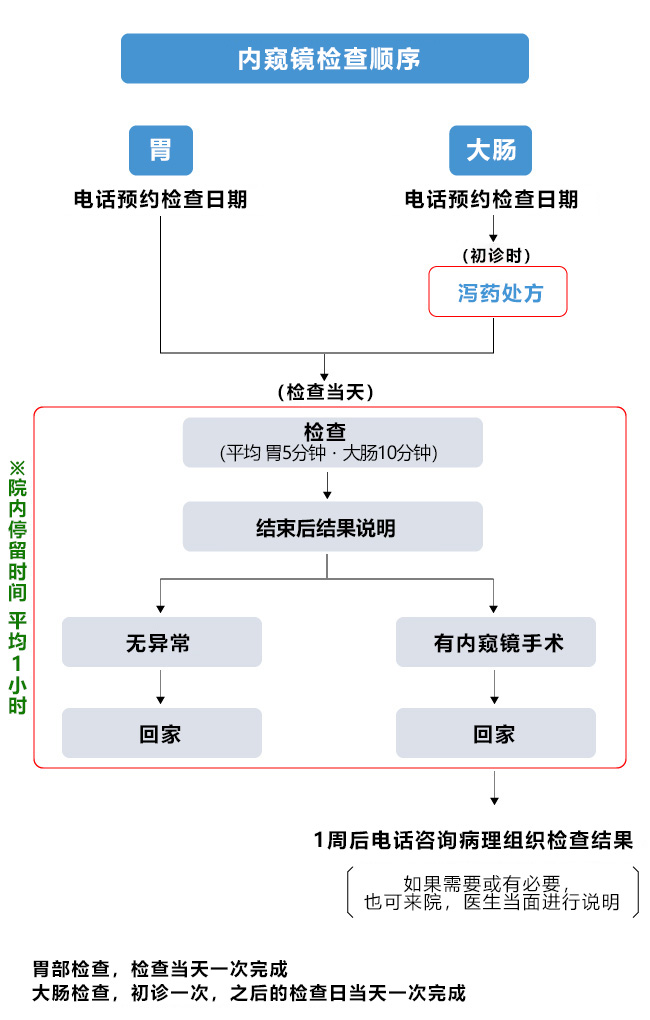
注意事项
- 大肠检查前一天 通过在家服用泻药,可以在检查当天在医院平均待1个小时,然后回家。但如果使用镇痛剂,可能需要一个多小时。
- 对内窥镜手术结果的说明,如果您希望面对面说明,或需要来医院进行说明,请您来医院。
常见问题
另外,即使有息肉和早期癌症,20~30分钟左右也会结束。
但是,大肠的长度、形状有个人差异,有的人检查可能需要时间。
对于焦虑的患者,我们也会使用镇痛剂,同样检查没有疼痛。
大多数人在睡前都会排便。
由于是在家服用泻药,因此检查当天到达医院后即可立即进行检查。
使用镇痛剂的情况下,因为当天不能开车,所以来院的时候,请乘坐公共交通工具或家人的车。
这个夹子在10天左右自然脱落,和粪便一起排出。
但是,偶尔在检查几天后会出血,本院给所有接受检查的患者提供了紧急联络的手机号码,夜间也可以马上对应。
此外,还可以观察内窥镜检查中容易遗漏的褶皱和弯曲的背面。
对于晚期癌症,需要进行手术切除,患者将被转诊到合作的大学医院或核心医院。
大肠镜检查费用
| 诊察费、采血费、药剂费等 | 3000日元 |
|---|---|
| 大肠镜检查(无组织检查) | 5000日元 |
| 大肠镜检查(有组织检查) | 10000日元 |
| 大肠镜检查(有息肉切除)※1 | 20000日元 |
※1 使用镇静剂的情况下,作为短期滞留型手术基本费加算约4000日元。
上述是3成负担的患者的费用标准。
根据泻药的种类和组织检查的个数等费用多少会变动。
请您谅解。
短期滞留型手术基本费用
大肠镜检查期间可以切除息肉和早期癌症。
这种切除被认为是手术,现在可以安全地当日进行。
然而,对于当天的手术,价格根据是否使用镇痛剂而有所不同。如果使用镇痛剂,还会加上基本的短期手术费(如果支付30%的话,大约是4000日元)。
短期手术基本费适用于进行内窥镜检查的所有设施,但当患者不要求镇痛时,该费用不适用且不会添加到内窥镜手术中。
由于息肉切除术的费用本来就很高(患者支付总费用的 30% 约为 2万日元),再加上是否使用镇痛剂也会增加费用,因此我们会根据患者的意愿来决定是否使用镇痛剂。
事实上,我院很少有患者要求使用镇痛剂,大多数患者在大肠镜检查时没有使用镇痛剂,几乎所有患者都没有疼痛感。

本院内窥镜检查相关设备
| 大肠镜(PCF) | 6个 |
|---|---|
| 大肠镜(LONG) | 1个 |
| 胃镜(经鼻) | 4个 |
| 胃镜(双通道) | 2个 |
| 胃镜(经口) | 1个 |
| 超声波胃镜 | 1个 |
| 内窥镜系统(EVIS X1) | 5台 |
| 二氧化碳(CO2)送气装置 | 4台 |
| 清洗机 | 4台 |
| 检查室 | 5间 |
| 床边监测器 | 6台 |
| 恢复室 | 6间 |
| CT室 | 1个 |
※所有内窥镜均由奥林巴斯制造。
这是一家专门从事内窥镜检查的诊所,五个检查室均安装有内窥镜系统,并配备了所有最新的内窥镜设备。
内窥镜的名称(历史背景)
胃镜从当初开发开始称呼就没有变化,但是大肠镜有大肠内窥镜和大肠纤维镜等各种各样的称呼,有时会给患者带来混乱。
下面,对胃和大肠的内窥镜的称呼进行说明。
① 胃镜=胃内窥镜=上部内窥镜
② 大肠镜=大肠内窥镜=大肠纤维镜=下部内窥镜
1949年,东京大学医院外科医生委托奥林巴斯光学工业(现奥林巴斯)生产一种用于拍摄胃癌患者胃内部的相机,于是开发了胃镜。
第一个原型机的主体软管顶端有一个照相镜头,胶片是黑白的,宽6毫米,用手操作,通过闪烁微型灯来拍照,然后用电线拉动,卷绕胶片。这就是胃镜这个名字的由来。最终,用于照亮胃内部的小灯被玻璃纤维取代,使得可以更清晰地看到粘膜。
由于大肠镜前后相继问世,大肠纤维镜这一术语在内窥镜医生中被普遍使用,一些老医生仍在使用。 胃镜之所以没有改为胃纤维镜,很可能只是为了方便称呼。
随后,光源将从玻璃纤维转向 LED,未来的内窥镜将主要采用 C-MOS 而不是 CCD。
现在,在内窥镜医生之间,为了统一称呼,胃镜通常被称为上部内窥镜,大肠镜被称为下部内窥镜,但也多使用大肠内窥镜。但是,胃镜现在也是主流,与此相对,一般被称为大肠镜的情况也在增加。
无论如何,胃和大肠都是相同的检查器械,唯一的区别是名称不同,如上文①和②所述。




